Introduction
L'échographie des voies biliaires est simple, rapide et avec une excellente sensibilité/spécificité, souvent suffisante en association avec la clinique et les résultats de laboratoire pour poser les diagnostics de
cholécystite ou de colique hépatique. Nous étudierons ici la vésicule biliaire est ses principales pathologies ainsi que les voies biliaires intra et extra-hépatiques.
Rappels anatomiques
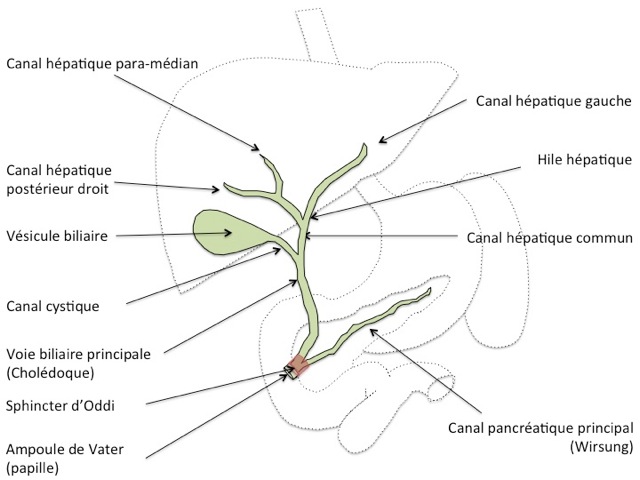
Au niveau de chaque lobule hépatique, la bile sécrétée par les hépatocytes va être recueillie par un ensemble de petits canaux, les canalicules, puis les canaux de Herring et enfin les canaux biliaires.
La réunion de ces canaux forme le canal hépatique droit et gauche qui sortent du foie au niveau du hile du foie. Les canaux vont former un canal hépatique commun, qui devient extrahépatique.
La voie biliaire principale est constituée des canaux hépatiques droit et gauche qui se réunissent pour former le canal hépatique commun qui se joint au canal cystique pour former le canal cholédoque,
qui va aboucher au duodénum au niveau de l'ampoule de Vater par le biais du sphincter d'Oddi.
La voie biliaire accessoire est constituée de la vésicule biliaire et du canal cystique.
Visualisation & valeurs normales
Vésicule biliaire
On utilisera initialement la sonde abdominale placée verticalement en dedans de la ligne médio-claviculaire droite, légèrement oblique pour se positionner sous les dernières côtes.
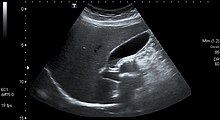
Idéalement le patient se positionne en décubitus latéral gauche. Dans cette vue on repère la vésicule biliaire dans son plus long axe (image ci-dessous). Le court axe s'obtient en pivotant la sonde de 90 degrés en anti-horaire.
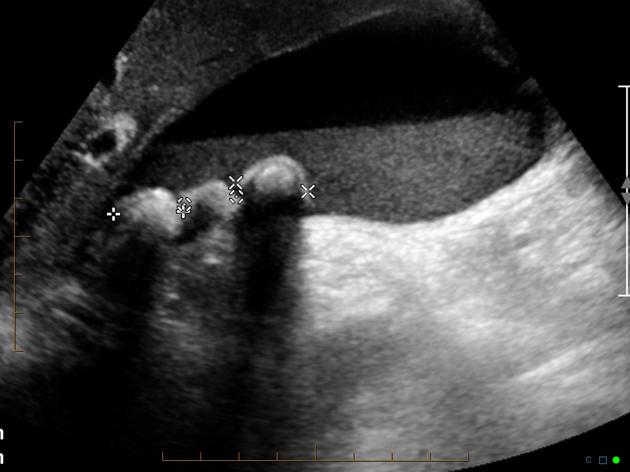
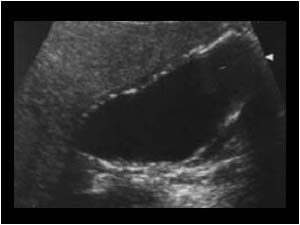
La vésicule est normalement an/hypoéchogène car ne contient que de la bile. Du sludge vésiculaire (seconde image) est fréquemment visualisé et correspond à des calculs en formation avec lesquels elle est régulièrement associée. Le sludge
apparait hétérogène, hyperéchogène par rapport à la bile et on le différencie des autres images par l'existence d'un niveau liquidien suivant la gravité et se déplaçant lentement avec les mouvements du patient.
Chez le patient à jeûn, la longueur maximale est inférieure à 12 cm, la largeur maximale à 5 cm. L'épaisseur de la paroi de la vésicule bilaire, que l'on prend préférentiellement en antérieur pour ne pas être faussé par l'amplification des ondes
par le contenu biliaire, doit être inférieur à 4 mm.
Cholédoque
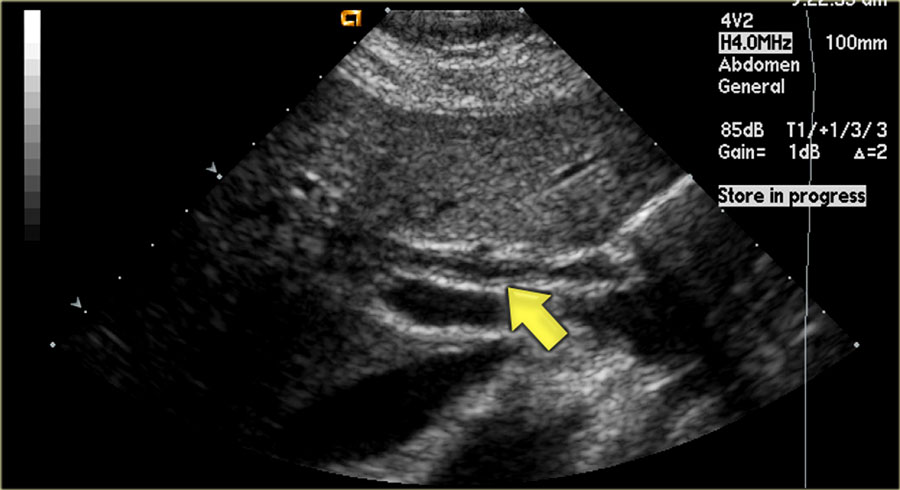
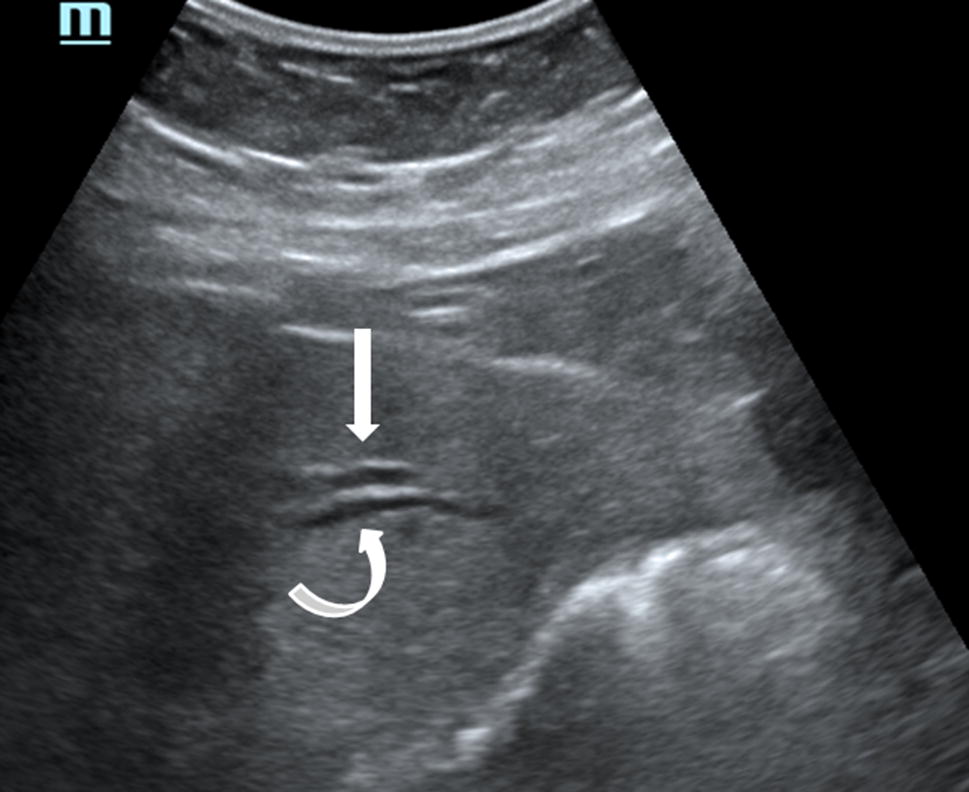
Tout d'abord il faut savoir que les voies biliaires suivent les vaisseaux porte, ce qui donne l'aspect dit "en double cannon" comme ceux d'un fusil.
Le cholédoque est adjacent au tronc porte qu'il faut donc rechercher; aucune mesure des voies biliaires n'est valable si la coupe ne comporte pas de vaisseaux porte adjacents.
Pour ce faire le plus simple est de partir de la région épigastrique et de la coupe transverse pancréatique; on suit la veine splénique qui lors de sa réunion avec le veine mésentérique supérieure donne naissance au tronc porte.
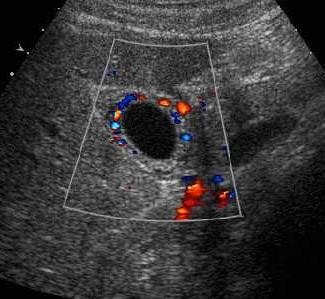
Il est possible de s'aider du doppler couleur qui permet de visualiser les vaisseaux porte avec un flux continu s'éloignant de la sonde (en rouge) sur lequel reposera le cholédoque, ce dernier ne présentant pas de flux doppler.
Le diamètre maximal du cholédoque, mesuré en incluant les parois, est de 6 mm, valeur que l'on étendra à 10 mm en cas de cholécystectomie.
Voies biliaires intra-hépatiques
S'il est parfois possible de les visualiser focalement en situation physiologique, leur visualisation est classiquement évocatrice de dilatation et donc d'obstable à l'écoulement biliaire.
Comme pour le cholédoque elles apparaissent posées sur un vaisseau porte (avec là aussi l'image en double canon) et n'ont pas de flux doppler. On retiendra un diamètre supérieur à 2 mm comme pathologique.
Astuces
Pour s'aider il est possible de demander au patient de prendre une grande inspiration ou de "sortir son ventre".
Pour diminuer les artefacts digestifs l'échographie s'effectuera idéalement à distance des repas.
Une dernière possibilité est d'examiner en position semi-assise voire debout.
Pathologies de la vésicule et des voies biliaires
Cholécystite
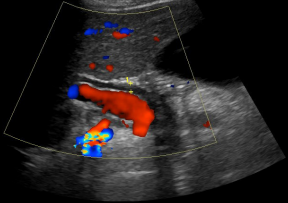
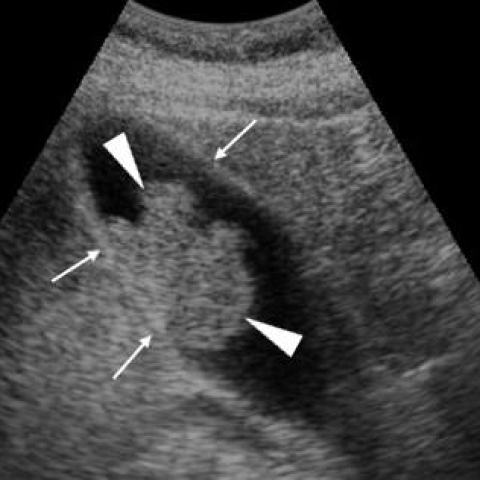
Echographiquement on observe une augmentation de l'épaisseur de la paroi (> 3 mm) et fréquemment une hyperhémie au doppler couleur (première image), ainsi qu'un "Murphy échographique" c'est à dire une douleur au passage de la sonde.
Moins fréquemment on peut retrouver un oedeme péri-vésiculaire et une distension de la vésicule.
Liés à la cause on cherchera également la présence de sludge vésiculaire et d'un calcul obstructif.
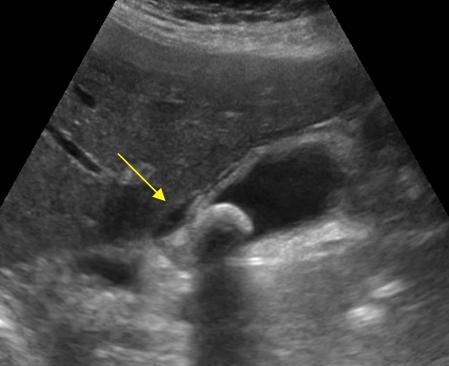
La seconde image représente l'image classique avec un épaississement de la paroi, un oedeme au contact de la vésicule (fléche, anéchogène) et la présence d'un calcul (hyperéchogène avec cône d'ombre postérieur).
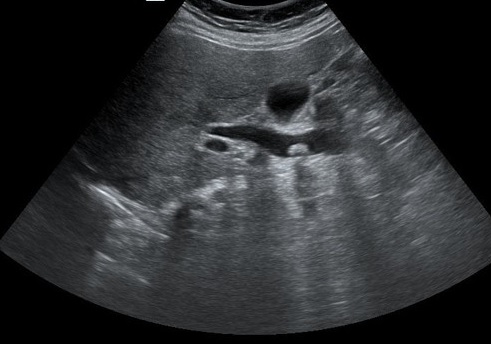
Obstruction des voies biliaires
Les lithiases peuvent survenir sur l'intégralité des voies biliaires, avec une prédilection pour la vésicule biliaire comme origine.
L'idéal est de visualiser le calcul mais la sensiblité de l'échographie n'est que d'environ 50% pour sa détection; il se présente comme une masse hyperéchogène dans une voie biliaire, de taille variable entre 2 et 20 mm, et
avec dans 80% des cas (variabilité liée à la nature du calcul) un cône d'ombre postérieur (première image).
Les dilatations des voies biliaires en amont sont par contre constants et doivent être systématiquement recherchées. L'importance des dilatations est variable et dépend à la fois de la localisation du calcul et de la durée de l'obstruction, une obstruction
du cholédoque devant donner une dilatation de toutes les voies biliaires intra-hépatiques qui se péjorera avec le temps (seconde image).
Vésicule porcelaine
Ce terme désigne une vésicule présentant de nombreuses calcifications conséquences d'une inflammation chronique.
Asymptomatique elle est le plus souvent de découverte fortuite.
Echographiquement on repérera les calcifications de la paroi vésiculaire (image). Dans les formes avancées l'étendue de la calcification donne un cône d'ombre postérieur rendant impossible la visualisation du contenu vésiculaire.
Polypes
On appelle polype vésiculaire les lésions intra-luminales naissant de la muqueuse de la vésicule. La grande majorité est bénine.
On distinguera les polypes de choléstérol (>50% des polypes) des adénomes (>30%) et des polypes inflammatoires (~10%).
Les autres types sont très rares et incluent notamment les cancers (adénocarcinome essentiellement) et métastases.
Les polypes de cholestérol
Ils sont essentiellement retrouvés chez la femme d'âge mûr.
Echographiquement ils sont de petite taille, généralement 1-2 mm et toujours inférieur à 10 mm.
Ils sont hyperéchogènes (hypoéchogènes quand de grande taille) sans cône d'ombre postérieur, arrondis ou légèrement polylobés, et adhérents à la paroi vésiculaire.
Les polypes de cholestérol sont rarements uniques.
Adénomes
Les adénomes vésiculaires sont classiquement solitaires, de taille moyenne (5 à 20 mm) et peuvent être sessiles, pédonculés ou polypoïdes.
Echographiquement ils sont hypoéhogènes sans cône d'ombre postérieur, peuvent être polylobées et présentent fréquemment une vascularisation au doppler.
En raison de l'extrême difficulté à différencier adénome et lésion cancéreuse, un adénome de taille supérieure à 10 mm est considéré au moins comme une lésion pré-cancéreuse et requiert une cholécystectomie.
Un élément à rechercher lors de la découverte d'un adénome est l'épaisseur de la paroi vésiculaire au niveau de l'adénome, une augmentation focale étant un signe de transformation néoplasique.
Polype de 36 mm, hypoéchogène, multilobé et faisant disparaître la paroi vésiculaire, fortement suspect de lésion cancéreuse.
Références, source des images et liens utiles
1. Wkipedia
2.Ultrasound cases info
3. Radiopedia
Cours précédent Cours suivant
Dernière modification le 27/10/2020.
![]()
![]()
![]()
![]()
![]() 99 votes
99 votes