Ponction pleurale échoguidée
![]()
![]()
![]()
![]()
![]() 3 votes
3 votes
Aides au repérage échographique du point de ponction idéal en vue d'un drainage pleural.
Cette section ne concerne que la ponction pleurale échoguidée.
L'analyse quantitative et qualitative est disponible sur la page dédiée à l'épanchement pleural.
La procédure institutionnelle de l'hôpital du Valais pour la ponction pleurale est disponible sur le site du service de médecine interne du Valais.
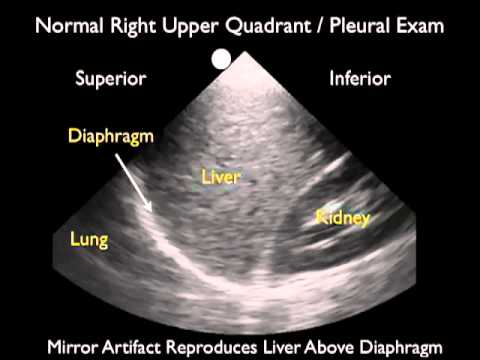
Les coupes de débrouillage s'effectuement avec la sonde est positionnée en sagittal (pointeur vers la tête du patient) au niveau des dernières côtes et la plus postérieure possible, la main touchant le lit.
Il faut chercher à obtenir une coupe contenant le foie (à droite) ou la rate (à gauche) et le diaphragme: quelque soit la position du patient le liquide pleural sera visible en postéro-inférieur.
En l'absence d'épanchement on observe les artefacts aériques au dessus du diaphragme (première image), et du liquide au même endroit en cas d'épanchement, généralement anéchogène (noir, seconde image)
mais pouvant présenter des échos hyperéchogènes dans les exsudats.
Sur une coupe normale on observe fréquemment une image en miroir du foie, physiologique.
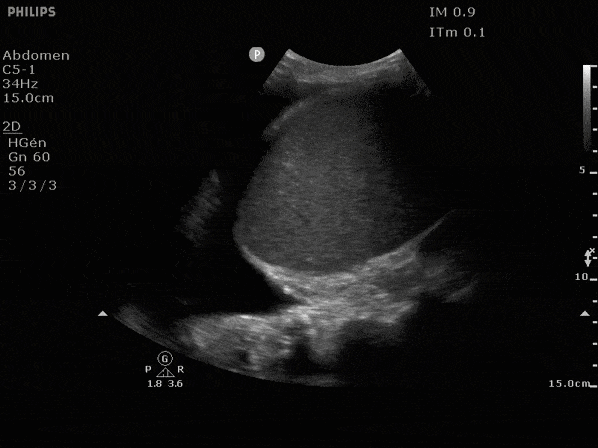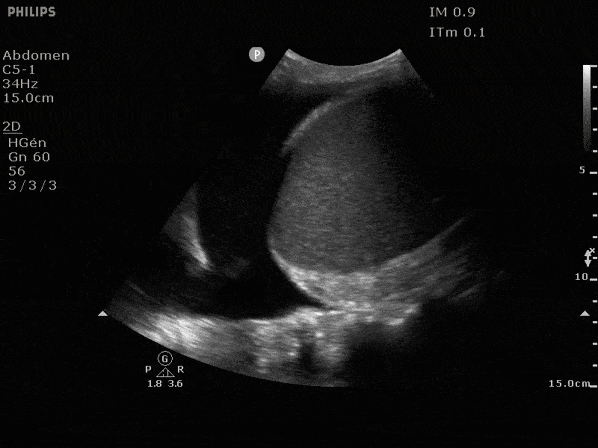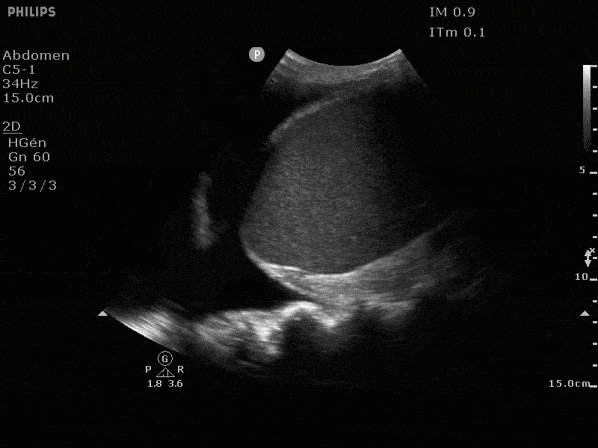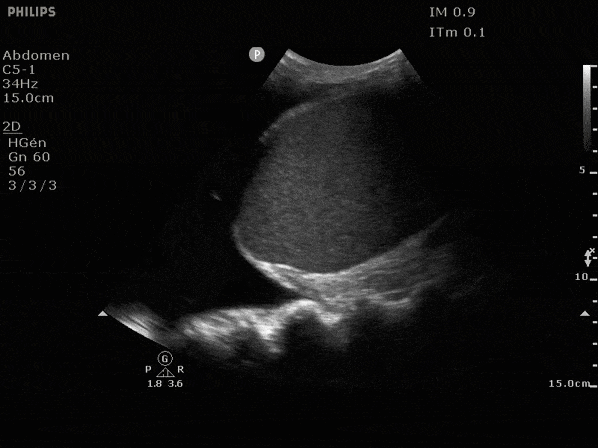
L'objectif est de repérer la zone de ponction à la fois la plus sûre pour le patient et permettant de vider au maximum l'épanchement.
L'examen doit être fait bilatéralement (il est toujours possible de se tromper de côté...).
En cas d'épanchement bilatérale l'approche sagitalle permet d'identifier l'épanchement de plus grande importance.
Nous utilisons la sonde abdominale, le marqueur orienté vers la tête du patient, au niveau de ligne scapulaire soit approximativement la ligne postérieure séparant en deux l'hémithorax examiné.
De cette manière l'abdomen est à droite de l'écran et le thorax à gauche.
L'extrémité de la sonde (le marqueur) étant alors à gauche de l'écran on peut déjà tracer une ligne horizontale intercostale imaginaire une fois la zone adéquate trouvée. On prendra une marge de sécurité d'au mois deux centimètres par rapport au diaphragme
en inspiration.
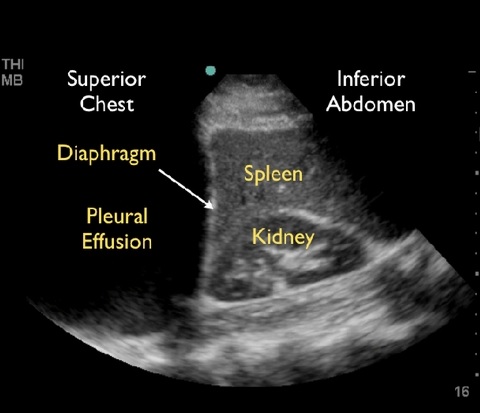
Une fois la hauteur repérée on balaye la zone en mode transverse, pointeur de la sonde à gauche, dans l'espace intercostal.
Il s'agit désormais de déterminer la pronfondeur de l'épanchement pleural d'une part, et l'épaisseur des tissus à traverser.
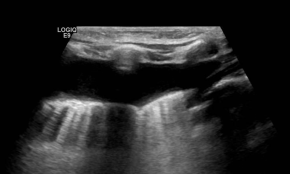
L'épanchement est classiquement anéchogène et, étant situé entre la plèvre pariétale et viscérale, il est possible de visualiser dessous du poumon fonctionnel caractérisé par les lignes A ou B en cas d'oedème (première image).
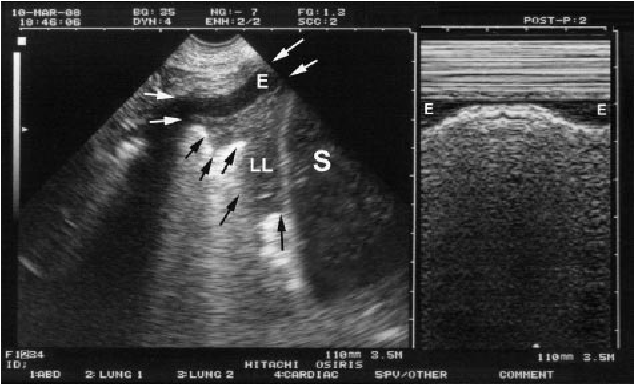
On mesure la distance de la peau jusqu'à l'épanchement puis l'épaisseur de l'épanchement. Il est impératif d'observer la profondeur en inspiration et expiration afin de s'assurer que le poumon ne vient pas se coller à la paroi lors de
l'inspiration, ce qui pourrait entrainer une lésion pulmonaire lors de la ponction. En cas de doute il est possible de s'aider du mode TM: on observe alors une sinusoïde avec une ligne noire représentant l'épanchement (E). Sur la seconde image on
remarque la nette diminution de l'épanchement à l'inspiration avec un haut risque de perforation en cas de drainage à ce niveau.
Une fois la zone adéquate identifiée on positionne la sonde pour avoir au milieu de l'image la zone à ponctionner. Il suffit ensuite de marquer cette zone avec un capuchon d'aiguille au niveau du trait perpendiculaire à la sonde qui indique le milieu de la sonde et donc de l'image.
Références, source des images et liens utiles
1. Volpicelli G, Elbarbary M, Blaivas M, et al. International evidence-based recommendations for point-of-care lung ultrasound. Intensive Care Med. 2012;38(4):577-591.
2.Liu RB, Donroe JH, McNamara RL, Forman HP, Moore CL. The practice and implications of finding fluid during point-of-care ultrasonography: A review. JAMA Intern Med. 2017;177(12):1818-1825.
Dernière modification le 13/03/2021.