Valve aortique
![]()
![]()
![]()
![]()
![]() 26 votes
26 votes
Aspect de la valve aortique en parasternal court axe, évaluation visuelle d'une insuffisance aortique, visualisation et quantification d'une sténose aortique, calcul de l'ITV sous-aortique
La sténose (SA) et l'insuffisance aortique (IA) sont des valvulopathies fréquentes pouvant avoir un important retentissement clinique.
L'analyse précise de cette valve nécessite une grande expérience mais l'interniste peut aisément estimer l'importance d'une sténose aortique et évaluer la présence ou non d'une insuffisance aortique.
La complexité de lecture d'une anomalie d'une valve prothétique doit rester du ressort exclusif du cardiologue.
La coupe 5 cavités permet de rechercher insuffisance et sténose aortique, et quantifier cette dernière.
L'analyse doppler en coupe parasternale long axe standard peut donner une idée de la présence d'une IA et permet sa quantification, que nous réservons aux cardiologues compte tenu de sa complexité technique.
L'analyse en mode B donne une idée de l'ouverture des valves avec la visualisation des feuillets cuspide droit et non cuspide. Elle permet également de mesurer la taille du bouton aortique, donnée indispensable dans l'IA.
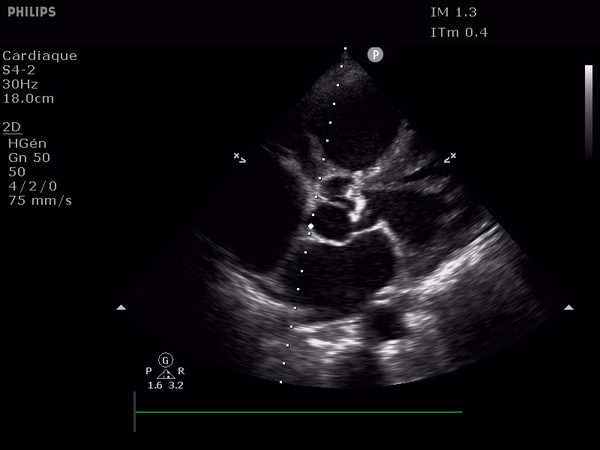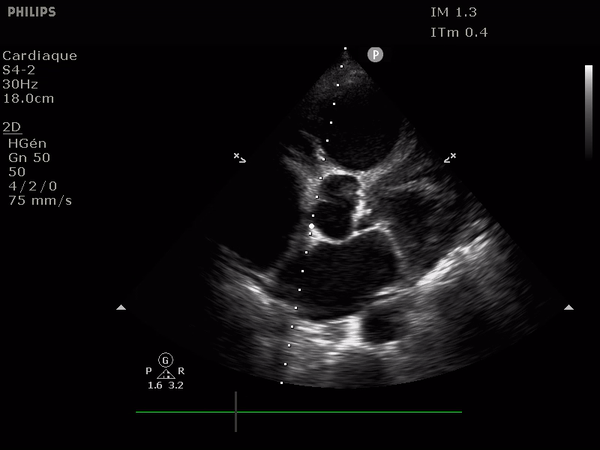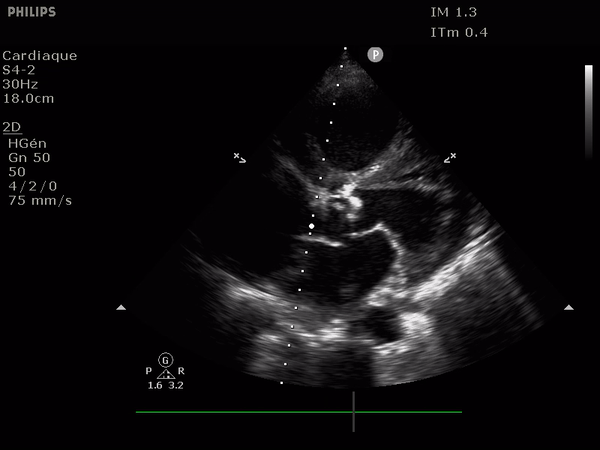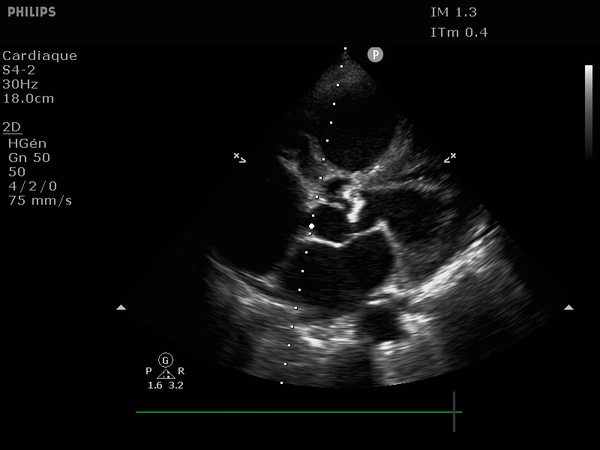
L'analyse en coupe parasternale court axe centrée sur la valve aortique donne un aperçu morphologique (recherche de bicuspidie, sclérose, défaut d'ouverture).
Visualiser la crosse aortique en suprasternal peut être utile pour confirmer une insuffisance aortique et confirmer les vitesses du flux aortiques.
A gauche, une valve aortique normale, à droite, une valve bicuspide: remarquez l'épaississement diffus des feuillets, avec une ouverture conservée.

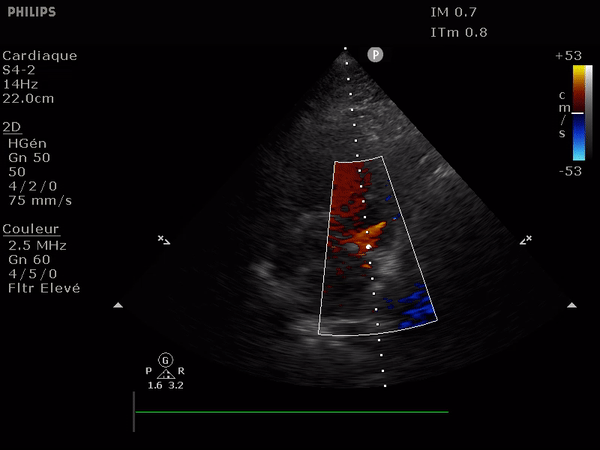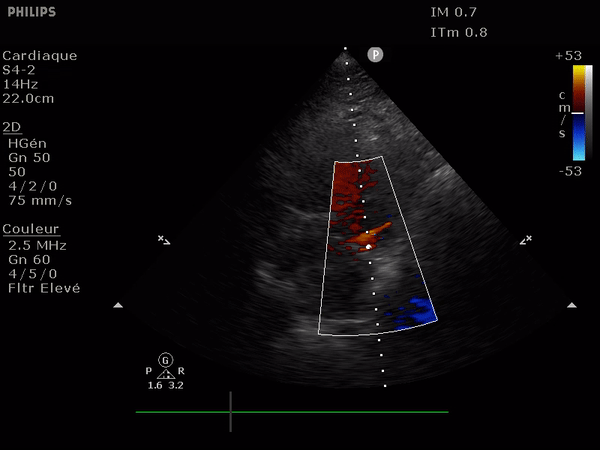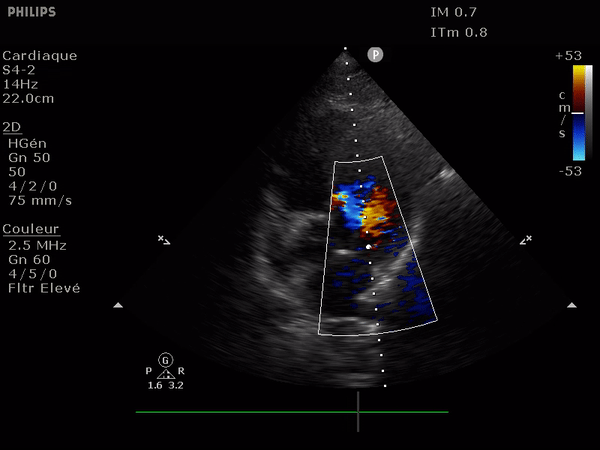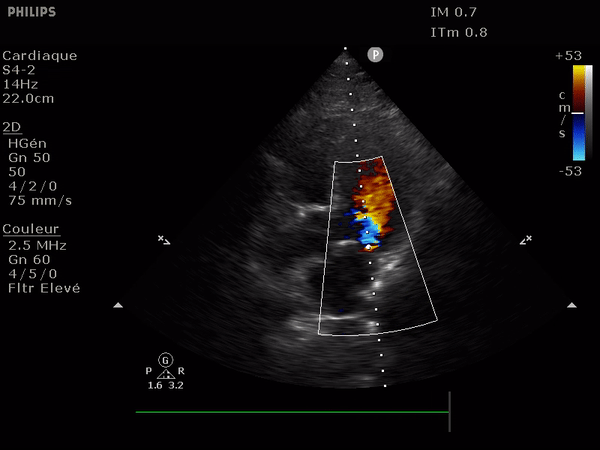
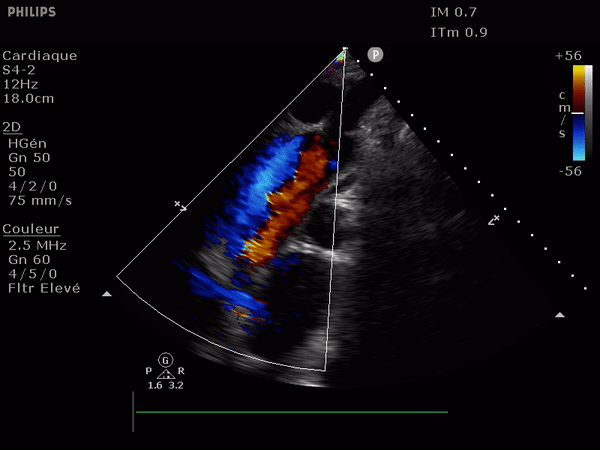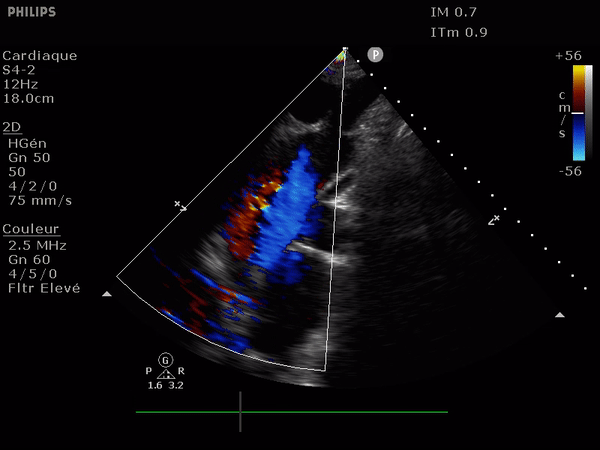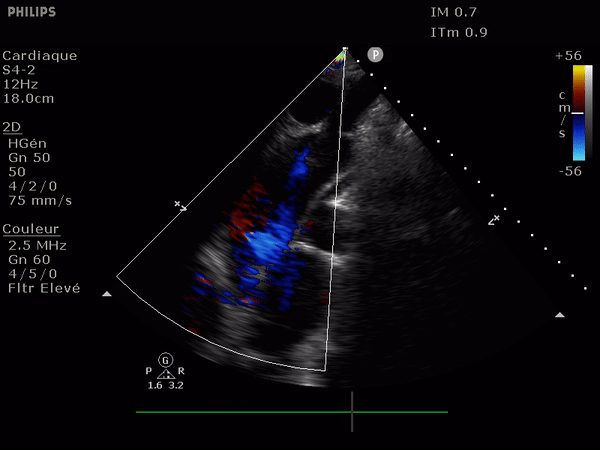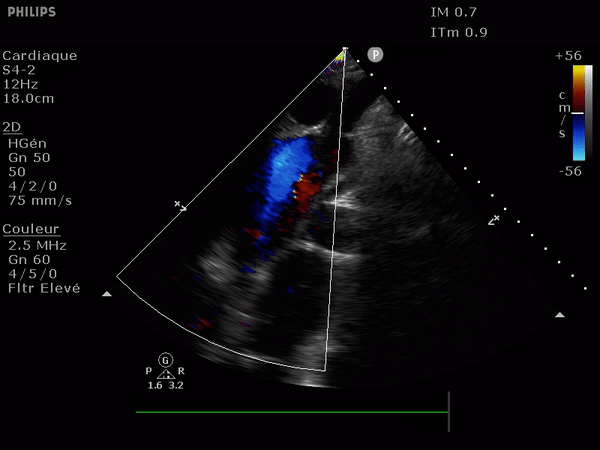
Il suffit d'observer le flux de la chambre de chasse du ventricule gauche. Allant du VG vers l'aorte il doit être entièrement bleu; la présence au doppler d'un reflux dans cette zone (flux rouge donc) signe l'IA.
Le reflux est le plus classiquement observé le long du septum.
En haut: à gauche, un flux normal, à droite une IA dont le flux se dirige vers le feuillet antérieur de la valve mitrale.
En bas: deux images suprasternales d'IA dans l'aorte, à gauche aorte ascendante à la sortie de la valve, à droite l'aorte thoracique descendante. Notez le reflux au doppler: en bleu dans l'aorte ascendante (s'éloigne de la sonde) et en rouge dans l'aorte descendante (se rapproche de la sonde).
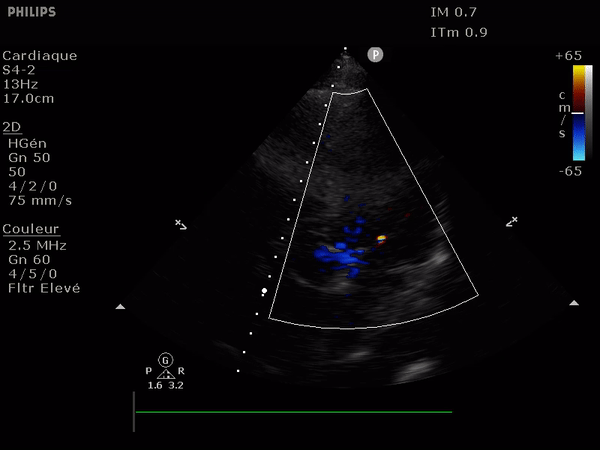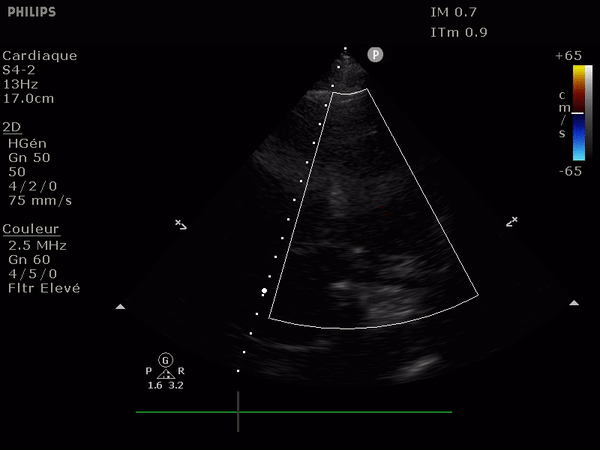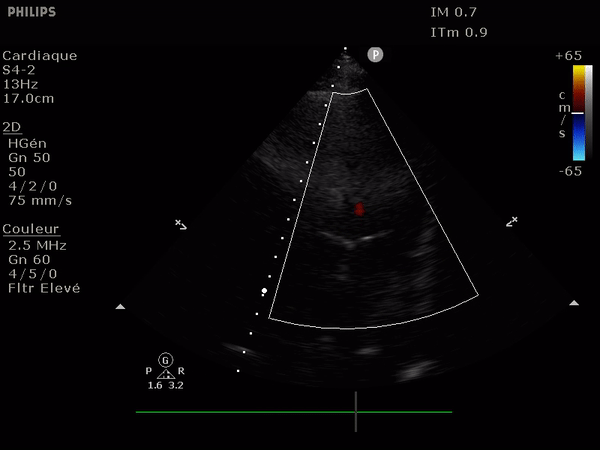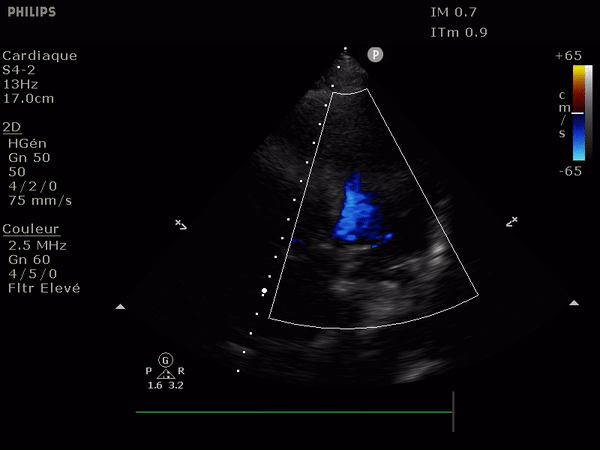
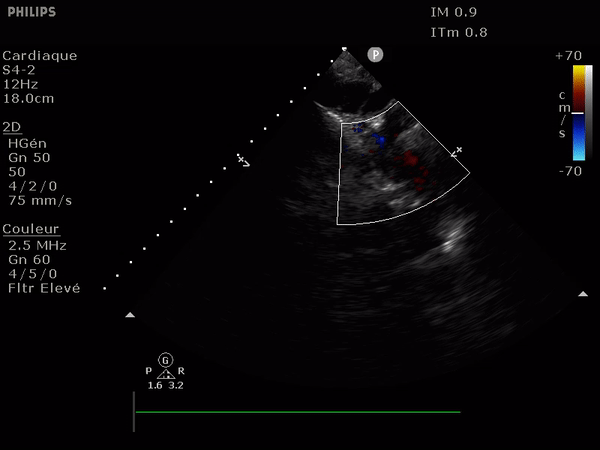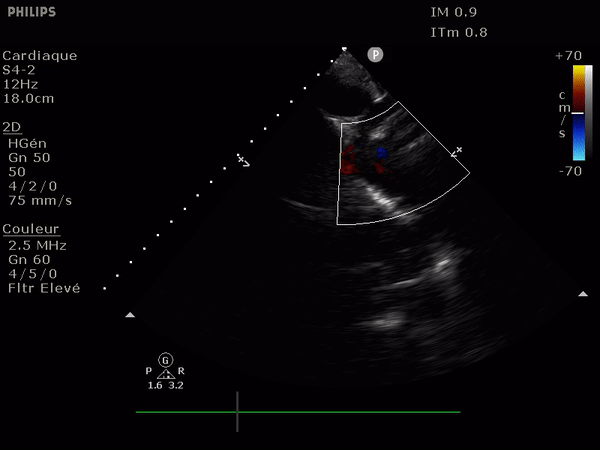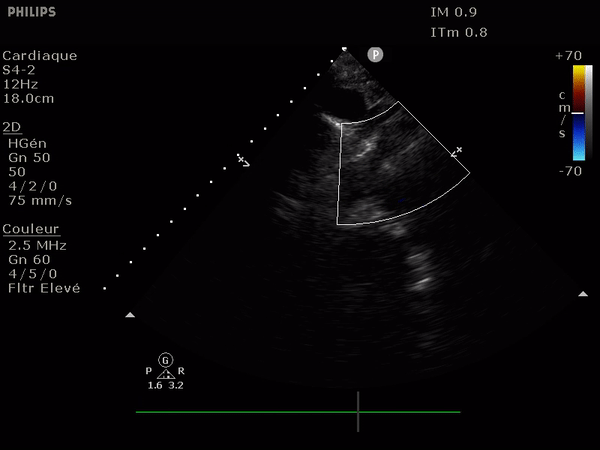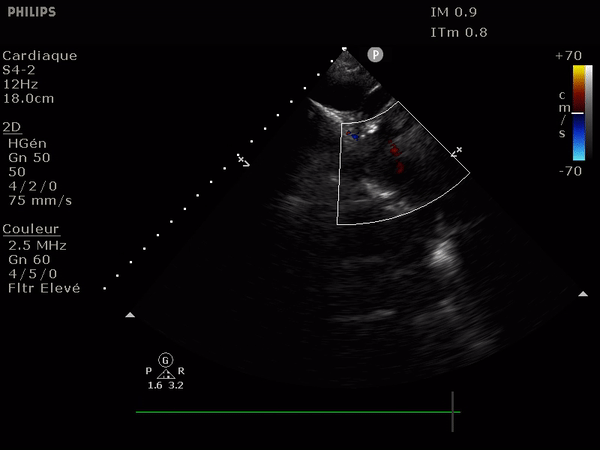
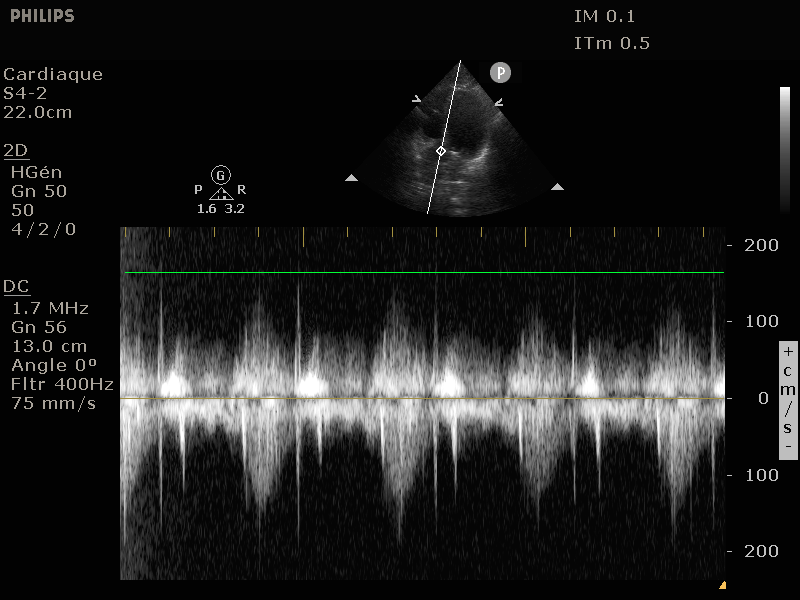
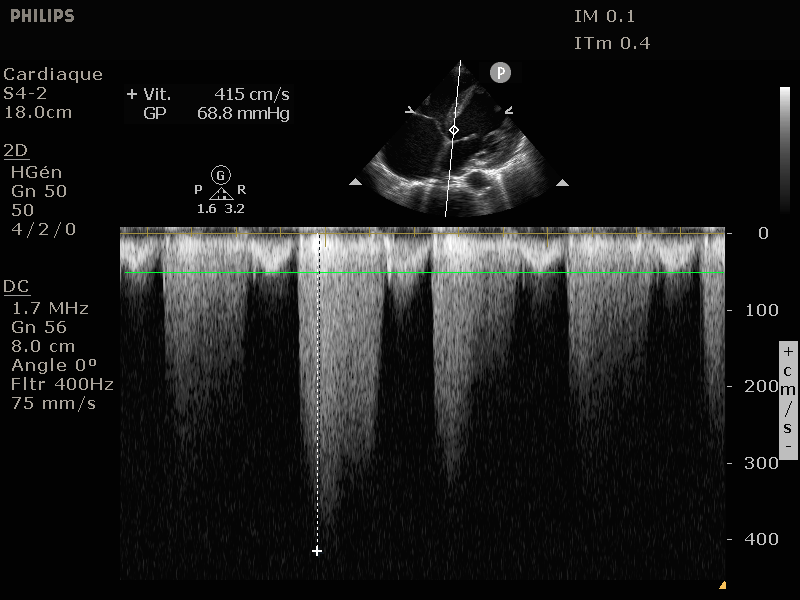
Elle passe par une simple mesure, celle de la vitesse du flux à travers la valve aortique.
Pour ce faire il suffit d'effectuer un Doppler continu en direction de la valve en coupe 5 cavités.
La Vmax obtenu permet d'estimer la présence d'une sténose aortique et sa sévérité:
Inférieure à 2.5 m/s: normal
Entre 2.5 et 3 m/s: légère
Entre 3 et 4 m/s: modérée
Supérieure à 4 m/s: sévère
Le gradient est estimé par la formule de Bernouilli simplifiée: G = 4 * V^2
Bien entendu d'autres critères entre en jeu (surface aortique...) à réserver là encore au cardiologue.
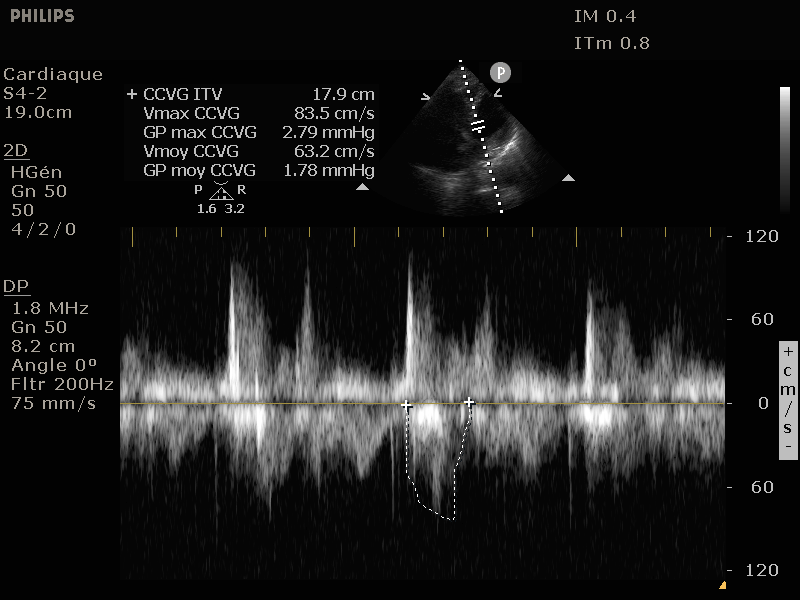
La mesure de l'ITV sous aortique est une mesure indispensable pour le calcul du débit cardiaque et des pressions de remplissage.
Elle représente l'Intégrale Temps Vitesse du flux sanguin au niveau de la mesure. Concrètement c'est la traduction en centimètres du volume sanguin dans le temps passant, dans ce cas, par la chambre de chasse du ventricule gauche et donc le sang
s'éloignant de la sonde puisque l'aorte est plus postérieure que le VG dans cette coupe, d'ou les valeurs négatives observées.
Multipliée par le diamètre de la chambre de chasse en cm et par la fréquence cardiaque cela donne une estimation du débit cardiaque en litres/minutes.
Une ITV normale se situe entre 12 et 20 cm mais la mesure du débit cardiaque est plus fiable. Les valeurs inférieures traduisant généralement une insuffisance cardiaque, les valeurs supérieures à la norme une vasoplégie.
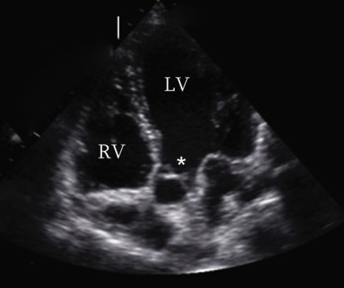
Elle se prend en coupe 5 cavités, en doppler pulsé dans la chambre de chasse du VG, quelques mm avant la valve aortique (zone marqué d'une * dans la seconde image).
Les études indiquent qu'il faut quelques heures à un médecin non expérimenté et son échographe pour surpasser le stéthoscope du cardiologue dans la détection de valvulopathies.
Si l'analyse fine d'une valvulopathie nécessitera toujours un spécialiste, l'échocardiographie est un outil de débrouillage extrêmement utile dans ces situationts, pratiquez!
Références, source des images et liens utiles
1. Kobal, S. L., Trento, L., Baharami, S., Tolstrup, K., Naqvi, T. Z., Cercek, B., ... & Siegel, R. J. (2005). Comparison of effectiveness of hand-carried ultrasound to bedside cardiovascular physical examination. The American journal of cardiology, 96(7), 1002-1006.
Dernière modification le 28/02/2021.