Embolie pulmonaire
![]()
![]()
![]()
![]()
![]() 12 votes
12 votes
Approche du diagnostic en embolie pulmonaire en urgence selon les critères 2019 de l'ESC
Quand l'embolie pulmonaire (EP) a une répercussion cardiaque elle donne un tableau d'insuffisance cardiaque droite aigüe avec dilatation du VD, le premier critère et le plus important, auquel peuvent s'ajouter selon la sévérité
un septum paradoxal et une hypertension pulmonaire. Nous passerons en revue toutes les données échographiques proposées par les guidelines de l'ESC 2019, avec les nouveautés comme le signe 60/60.
L'ETT reste l'examen de première intention pour le patient instable; chez le patient stable l'intérêt principal de l'échocardiographie dans l'EP est de repérer une dysfonction cardiaque droite aigue qui modifie le score de mortalité et la prise en charge du patient, ainsi que de proposer des
diagnostics différentiels.
Pour finir nous dirons un mot des recommandations concernant la recherche de TVP dans le contexte de suspicion clinique d'EP.
Dans la suite nous considérerons la situation d'une échocardiographie réalisée dans le cadre d'un patient hémodynamiquement instable.
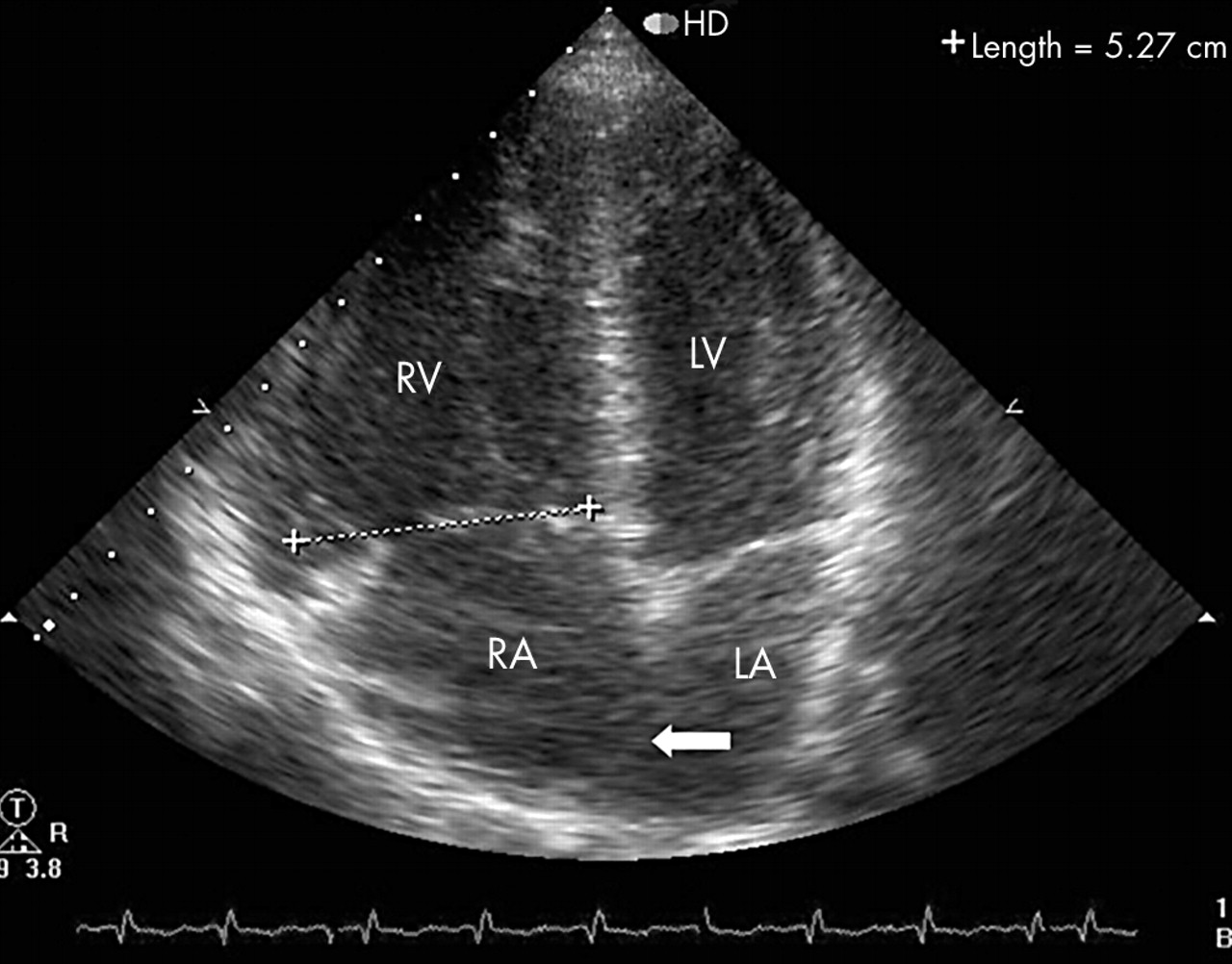
La mesure la plus simple du diamètre se fait en coupe 4 cavités, en fin de diastole, au niveau de l'anneau tricuspide pour le VD, de l'anneau mitral pour le VG.
A ce niveau on considère une dilation du VD pour une valeur supérieure à 41mm ou un rapport VD/VG supérieur à 0.6. Pour les critères de gravités de l'EP on cherchera un rapport VD/VG supérieur à 1.
La recherche d'une hypertrophie passe par la mesure de l'épaisseur de la paroi libre du VD, que l'on considère comme anormale si elle dépasse 5mm. L'épaisseur de la paroi libre du VD peut être effectuée dans
les coupes parasternal long axe, 4 cavités ou sous-xyphoïdienne, cette dernière étant la plus efficace. Une hypertrophie de la paroi du VD nous mettra sur la voie d'une insuffisance cardiaque droite chronique plutôt
qu'aigue sans l'exclure, une situation aigue pouvant se surajouter à une situation chronique.
En haut à gauche, une dilatation des cavités droites , en haut à droite une hypertrophie ventriculaire droite.
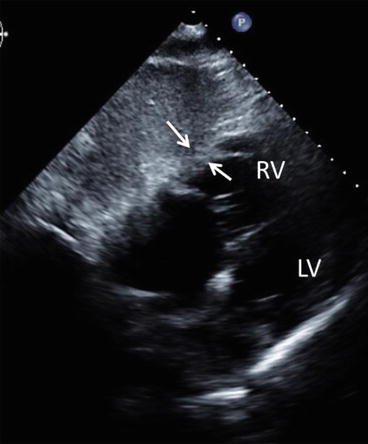
Dans les EP massives avec défaillance du VD, on observe une hypokinésie de la paroi latérale du VD, associée à une cinétique de la pointe du VD conservée ou hyperkinétique . Ce signe est peu sensible mais spécifique d‘une EP à haut risque et est donc à rechercher de manière systématique via une coupe 4 cavités.
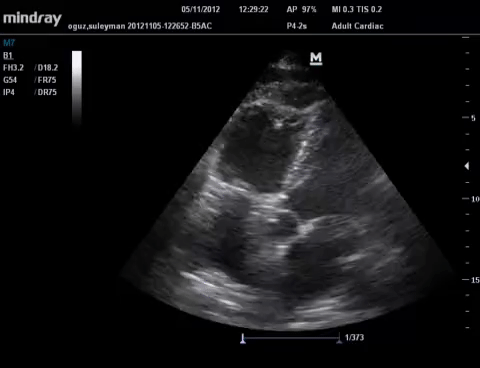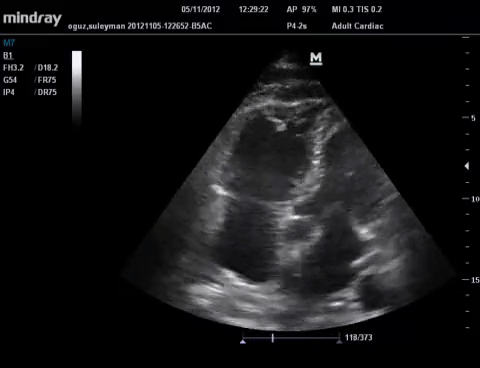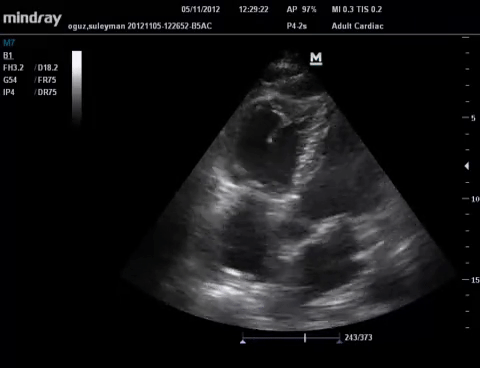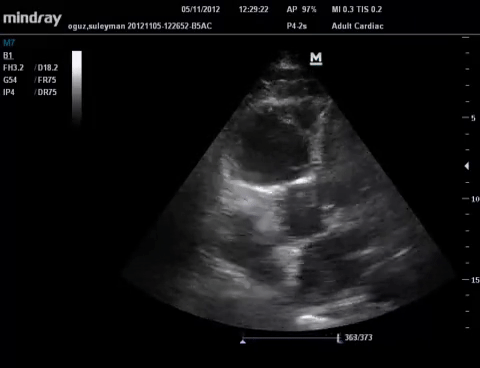
Il s'agit de l'observation en coupe parasternale court axe d'une modification de la forme du VG qui de parfaitement circulaire voit sa portion septale aplatie par les hautes pressions dans le VD, lui donnant
la forme de la lettre D.
Ce signe n'est pas pathognomique de l'EP mais d'une augmentation des pressions dans le VD.
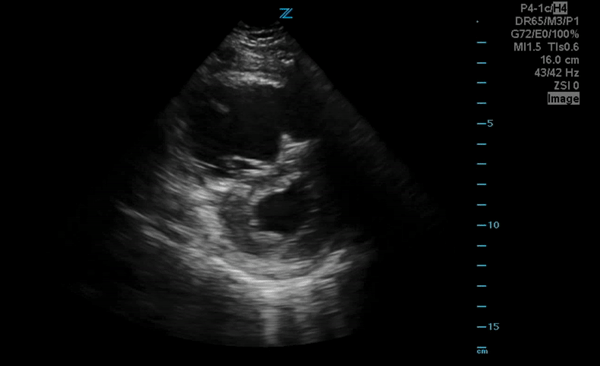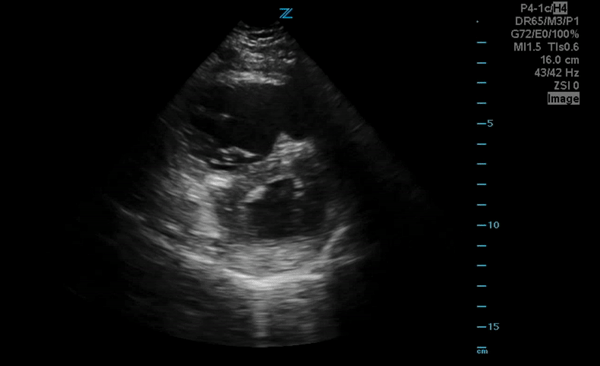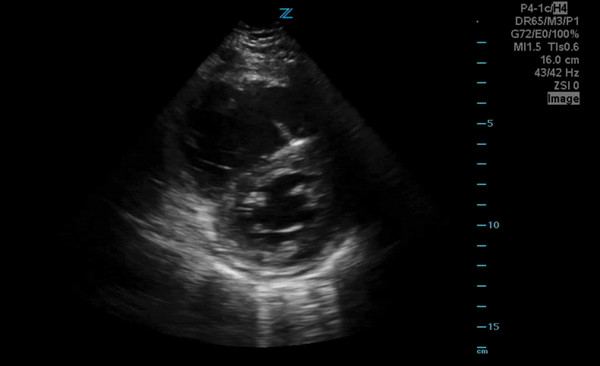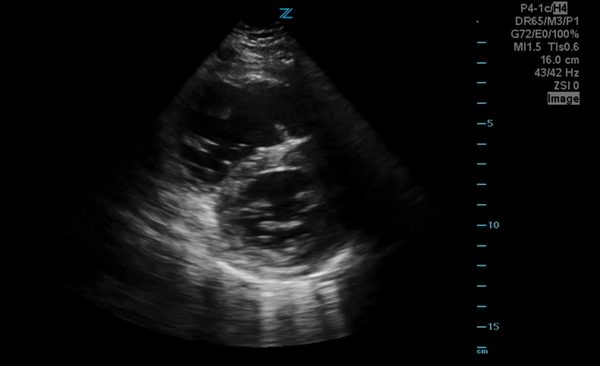
C'est une conséquence de l'obstacle au flux sanguin pulmonaire via l'hypertension pulmonaire aigue qui entraine une augmentation des pressions dans les cavités droites et diminuant donc le retour veineux.
La taille de la VCI mesurée en mode TM est variable selon le morphotype des individus mais on la considère élargie si elle est supérieure à 25mm dans des conditions optimales de mesure.
La collapsibilité de la VCI se calcule selon la formule (max-min/max)*100 en ventilation spontanée et doit être supérieure à 40%.
Sur les images ci-dessous, faites en coupe sous-xyphoïdienne -coupe référence pour ces mesures-, une VCI très dilatée avec une collapsibilité minime.
Là encore il s'agit d'un examen très peu spécifique (l'hypervolémie étant la cause la plus fréquente pour une distension de la VCI) mais sensible pour une EP à haut risque.


Le signe du 60/60 est ainsi nommé car la PAPs est rarement au delà de 60 mmHg lors du premier épisode d’EP, et que le temps d’accélération du flux sous pulmonaire est court (<60 msec).
Ce signe a une spécificité de 94% pour une EP et donc une très grande valeur. Relativement difficile à faire correctement il nécessite un peu d'entrainement sur les mesures au niveau de la valve pulmonaire.
Le calcul de ces valeurs a déjà été abordé dans le cours sur l'évaluation des pressions pulmonaires.
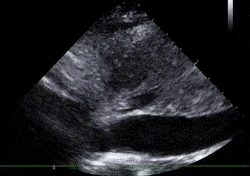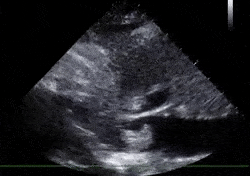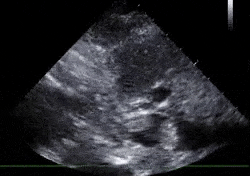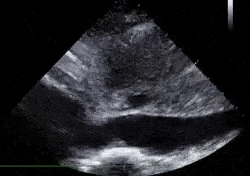
Rare (entre 4 et 20% selon les séries) sa valeur diagnostique est évidemment énorme.
Il est le plus souvent vu dans les cavités droites (image de gauche) mais peut exceptionnellement être trouvé en veineux, y compris dans la VCI (image de droite, trouvée sur Grepmed).

La Tricuspid annular plane systolic excursion (TAPSE) mesure la contraction longitudinale du VD. Elle se prend en coupe 4 cavités, en mode TM visant l'anneau tricuspide dans sa portion latérale. Il est considéré qu'une TAPSE inférieure à 16mm est indicative d'une dysfonction ventriculaire droite.
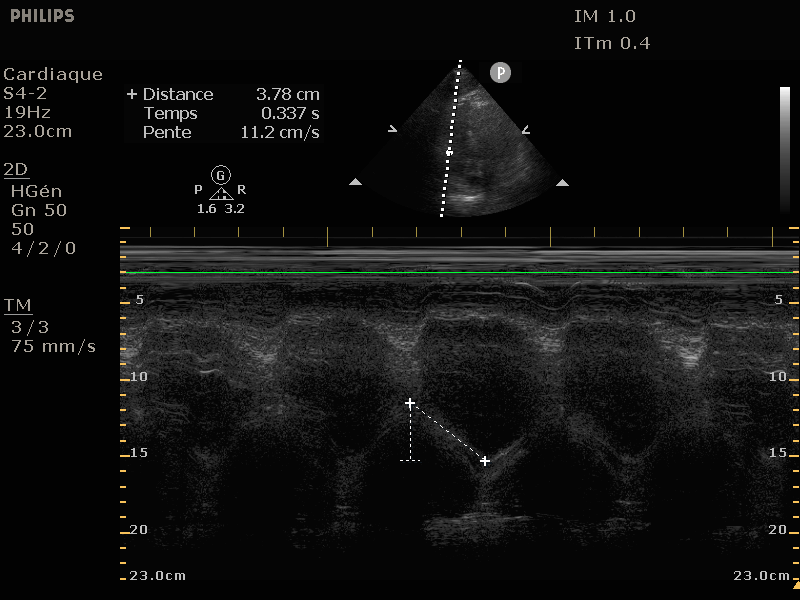
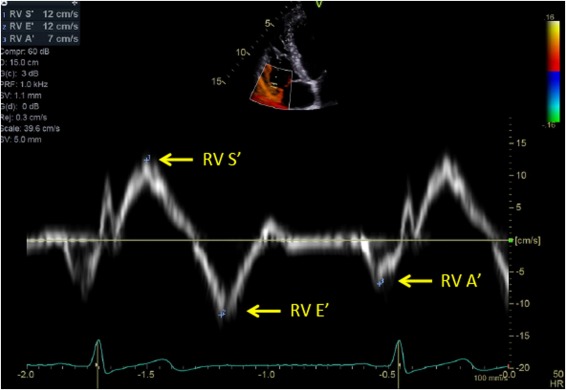
La mesure se fait encore en mode Doppler tissu image (DTI) , en coupe 4 cavités, le Doppler pulsé pointé sur le versant latéral de l'anneau tricuspide. Le concept est le même que celui de la TAPSE, on cherche la vitesse
la partie latérale de l'anneau tricuspide se déplace ce qui est un reflet logique de la fonction systolique du VD.
On mesure la vitesse maximale de l'onde S' (la seule onde positive) avec un cut-off à 9.5 cm/s, une valeur inférieure étant synonyme de dysfonction systolique du VD.
La recherche de TVP en 4 points (voir cours correspondant) a le grand avantage de permettre de se passer de CT si elle retrouve une thrombose veineuse proximale chez un patient avec suspicion forte d'EP, selon les recommandations ci-dessous de l'ESC 2019.

Devant un patient instable hémodynamiquement l'échographie permet de poser en quelques minutes le diagnostic de dysfonction ventriculaire droite et d'initier un traitement. L'US reste l'examen de première intention dans cette situation, et il a également sa place chez le patient stable dans le faisceau d'arguments pour le retour à domicile du patient hospitalisé.
Références, source des images et liens utiles
1. Konstantinides, S. V., Meyer, G., Becattini, C., Bueno, H., Geersing, G. J., Harjola, V. P., ... & Kucher, N. (2020). 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS). European heart journal, 41(4), 543.
2. McConnell, M. V., Solomon, S. D., Rayan, M. E., Come, P. C., Goldhaber, S. Z., & Lee, R. T. (1996). Regional right ventricular dysfunction detected by echocardiography in acute pulmonary embolism. The American journal of cardiology, 78(4), 469.
3. Kurnicka K, Lichodziejewska B, Goliszek S, Dzikowska-Diduch O, Zdończyk O, Kozłowska M, Kostrubiec M, Ciurzyński M, Palczewski P, Grudzka K, Krupa M, Koć M, Pruszczyk P. Echocardiographic Pattern of Acute Pulmonary Embolism: Analysis of 511 Consecutive Patients. (2016) Journal of the American Society of Echocardiography : official publication of the American Society of Echocardiography. 29 (9): 907-13
Dernière modification le 28/02/2021.