Ponction d'ascite échoguidée
![]()
![]()
![]()
![]()
![]() 11 votes
11 votes
Aides au repérage échographique du point de ponction idéal en vue d'un drainage d'ascite, estimation du volume et caractéristiques du liquide, anatomie des vaisseaux épigastriques profonds
La ponction d'ascite est le geste technique le plus couramment effectué par les médecins internistes en dehors de la gazométrie. Une excellente connaissance des caractéristiques échographiques et de la faisabilité
de la ponction est indispensable à tout médecin souhaitant être complet dans ses prises en charge. Nous résumerons ici comment repérer un épanchement, comment le caractériser et finalement situer la zone à ponctionner.
La procédure institutionnelle de l'hôpital du Valais pour la ponction d'ascite est disponible sur le site du service de médecine interne du Valais.
La recherche de liquide libre intra-péritonéal commence par les coupes FAST, que nous avons déjà abordés: Protocole eFAST. A ces coupes nous adjoindrons la visualisation des fosses iliaques droite et surtout gauche, les plus propices à être ponctionnées.
L'extrême majorité des ponctions évacuatrices se feront dans les fosses iliaques avec une préférence pour la gauche en raison de l'hépatomégalie parfois massive régulièrement associée avec les patients cirrhotiques.
L'examen échographique se fait néanmoins sur la totalité de l'abdomen avec notamment, outre les fosses iliaques, une analyse minutieuse de l'ascite péri-splénique et péri-hépatique, cette dernière étant tout à fait utilisable pour
une ponction, surtout à visée diagnostique. Les autres lieux, notamment en épi/hypogastrique, sont possibles mais doivent être réservés à un opérateur entrainé compte tenu de la plus haute probabilité de lésions d'un organe creux ou d'un vaisseau.
La quantité la plus importante de liquide est quasi systématiquement en FIG, sur le pendant gauche du point de McBurney, à savoir entre la moitié et les 2/3 distaux de la ligne virtuelle reliant l'ombilic et la crête iliaque gauche.
Dans ce quadrant on repérera les anses digestives, leur mobilité et surtout leur distance à la paroi.
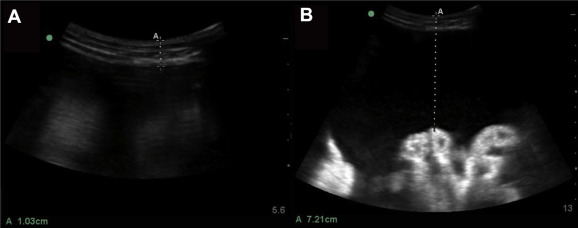
On s'attachera donc à rechercher la zone avec la plus grande marge de manoeuvre, soit celle aliant un grand espace entre la peau et les anses digestives ainsi que l'absence ou du tout moins un éloignement maximal avec les vaisseaux et les organes pleins. Nous considérerons une marge minimale de 3 centimètres entre la peau et les anses pour effectuer une ponction sans risque. Comme indiqué sur l'image, on mesurera l'épaisseur de tissus à traverser pour ajuster le matériel de ponction en fonction (longueur de l'aiguille d'anesthésie et du cathéter de ponction).
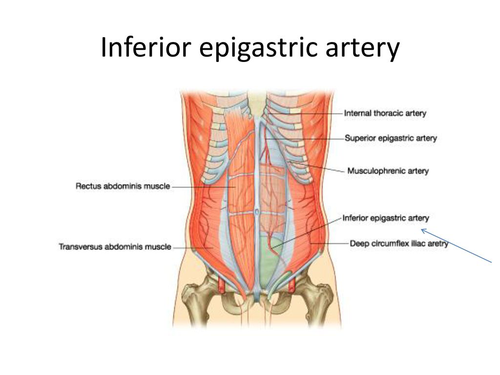
Léser cette artère est la seule véritable complication -potentiellement mortelle- de la ponction d'ascite. Elle est issue de l'artère iliaque externe juste avant qu'elle passe sous le ligament inguinal et devienne l'artère fémorale. Elle se dirige ensuite vers la gaine du muscle grand droit homolatéral qu'elle pénètre. Elle poursuit ensuite son trajet ascendant dans la gaine, en arrière du muscle grand droit. Au niveau du thorax, elle va s'anastomoser avec l'artère thoracique interne homolatérale.
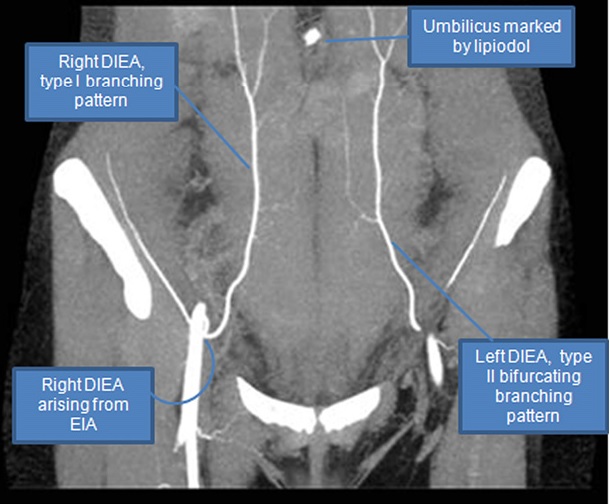
On en déduit trois quadrants à éviter: épigastrique, péri-ombilical et hypogastrique. Une marge latérale de 8 centimètres depuis l'ombilic est suffisante pour pallier aux variations anatomiques.
Dans le doute, piquer le plus latéralement possible, avec si possible le patient penché vers le côté de la ponction pour mobiliser le maximum de liquide d'ascite.
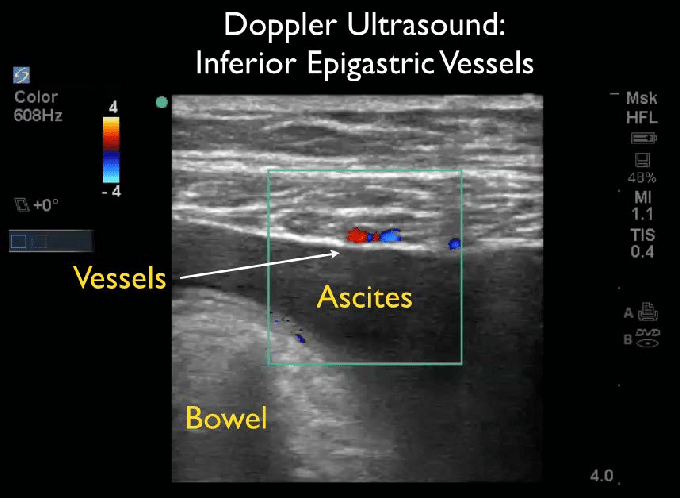
Si le désespoir vous amenait à devoir absolument obtenir une ponction diagnostique dans ces quadrants il faudra tenter de repérer les vaisseaux épigastriques inférieurs avant de ponctionner; ils se situent en profondeur des
muscles grands droits comme indiqués dans l'image suivante.
Diverses méthodes ont été testées, les moins absurdes se basant sur les calculs de volume d'une sphère, mais présentant le léger inconvénient de faire tenir plus de 10 minutes le patient en "prank", ce qui est peut être plus facile avec une volumineuse sous tension. Si votre patient n'est pas bodybuilder je considère pour ma part que volume en litres à retirer est égal à la profondeur maximale par 0.75 (6 litres pour 8 centimètres par exemple).
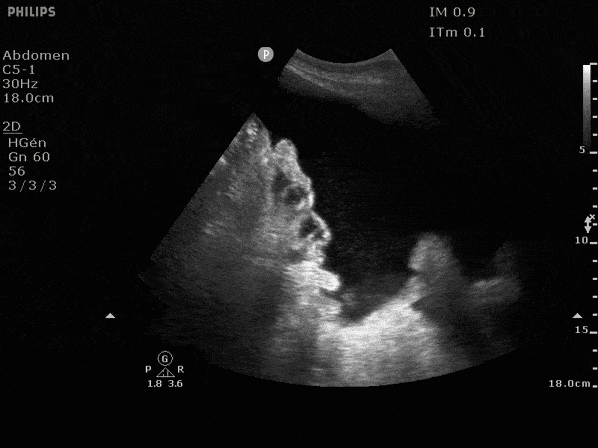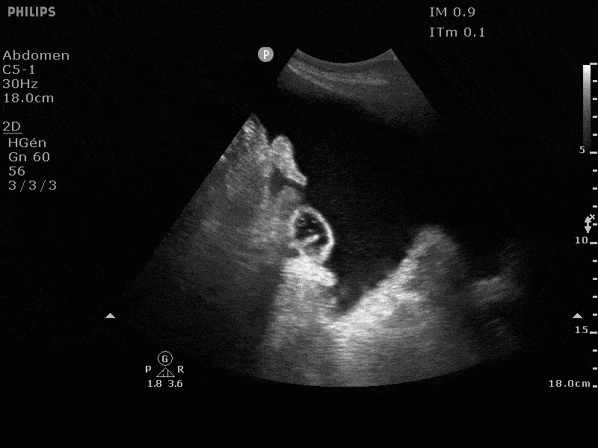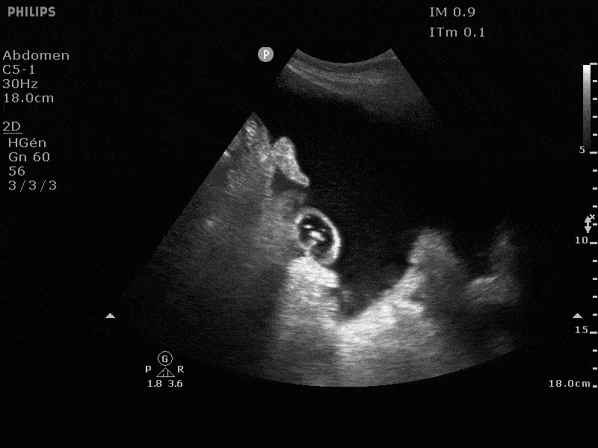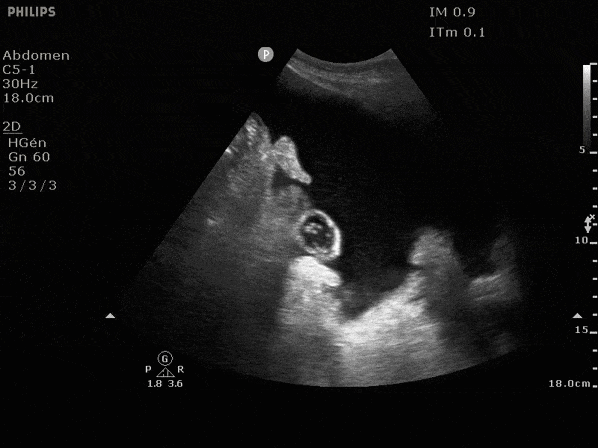
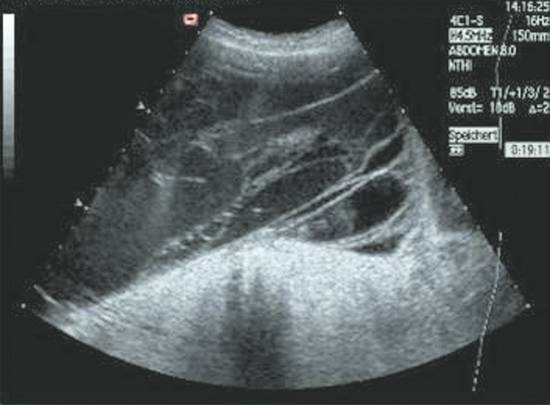
L'ascite dite simple (d'origine cardiaque ou cirrhotique) est anéchogène c'est à dire noire.
La présence de débris flottant dans le liquide (première image) est hautement évocatrive de la présence de sang (carcinose péritonéale).
La visualisation de septa (seconde image) laisse évoquer un phénomème infectieux plus important qu'une simple PBS et doit faire reconsidérer le geste pour le remplacer par une imagerie complémentaire diagnostique.
Références, source des images et liens utiles
1. Millington, Scott J. et Koenig, Seth. Better with ultrasound: paracentesis. Chest, 2018, vol. 154, no 1, p. 177-184.
2.Inadomi, John, Cello, John P., et Koch, Johannes. Ultrasonographic determination of ascitic volume. Hepatology, 1996, vol. 24, no 3, p. 549-551.
3.Radiology Key
4.Ennis, Josh, Schultz, Geoffrey, Perera, Phillips, et al. Ultrasound for detection of ascites and for guidance of the paracentesis procedure: technique and review of the literature. International Journal of Clinical Medicine, 2014, vol. 5, no 20, p. 1277.
Dernière modification le 14/03/2021.